

Кашель — это нормальная реакция дыхательных путей на раздражающий фактор. Только продолжительный и изнурительный кашель свидетельствует о патологии. Кашель может являться «универсальным» симптомом: он может говорить о гриппе, бронхите, рефлюксе, а иногда и о реакции иммунной системы на безобидный, казалось бы, раздражитель. Именно кашель при аллергии нередко оказывается в «слепой зоне»: человек пьёт сиропы, запивает противопростудными чаями, ждёт, когда «само пройдет» — а проходит неделя, другая, третья, и лучше не становится.
Почему это важно вовремя заметить? Потому что «лечить как ОРВИ» аллергический кашлевой синдром — значит тратить время, деньги и терпение в никуда. Антибиотики и отхаркивающие здесь не помогут; организм просто продолжит реагировать на тот самый аллерген, который по-прежнему находится рядом — в воздухе квартиры, в постельной пыли, за окном.
Эта статья — для тех, кто хочет разобраться: что такое аллергический кашель, как он выглядит у взрослых и детей, чем отличается от простудного или астматического, и что можно сделать уже сегодня — не дожидаясь, пока ситуация усугубится.
Важно! Статья носит информационный характер и не заменяет консультацию врача. Правильный диагноз ставит только специалист.
Представьте: иммунная система — строгий охранник в организме. В норме она пропускает «своих» и задерживает настоящих врагов — вирусы, бактерии, злокачественные клетки. Но у человека с аллергией этот охранник чрезмерно бдителен: он поднимает тревогу даже на безопасные вещества — пыльцу, шерсть кошки, споры плесени.
Когда аллерген попадает в дыхательные пути, иммунная система выбрасывает медиаторы воспаления — одним из которых является гистамин. Гистамин раздражает слизистую оболочку носа, гортани и бронхов, провоцирует отек и гиперреактивность дыхательных путей. Рецепторы слизистой «включают» кашлевой рефлекс — попытку организма расширить просвет дыхательных путей. Вот почему приступы могут длиться неделями: пока контакт с аллергеном продолжается, воспаление не утихает.
Одной из причин кашля может быть — постназальный затек: слизь из воспаленной носовой полости стекает по задней стенке глотки, раздражая её и вызывая першение и непрекращающееся покашливание, либо сильный кашель, когда человек принимает горизонтальное положение[1]. Это явление особенно характерно для аллергического ринита — одного из частых «спутников» кашлевого синдрома на фоне аллергии.
Почему обычные противокашлевые средства не помогают? Потому что они блокируют кашлевой рефлекс, но не устраняют саму причину — воспалительную реакцию. Кашель при этом ненадолго стихает, затем возвращается с прежней силой. Лечение должно быть направлено на первопричину — аллергическое воспаление.
Аллерген vs инфекция: что запускает симптом
При инфекции (ОРВИ, бронхит) кашель возникает в ответ на вирус или бактерию. Иммунная система борется с реальной угрозой, и через 7–14 дней, как правило, справляется. При аллергии «враг» мнимый — но иммунный ответ настолько же интенсивный. Ключевое отличие: аллергический кашлевой синдром повторяется снова и снова при каждом контакте с триггером и может длиться месяцами без лечения.
Еще одна важная деталь: при инфекции кашель нередко сопровождается повышением температуры, общим недомоганием, болью в горле. При аллергии температуры, как правило, нет — зато есть чихание, слезотечение, зуд в носу и глазах.
Почему чаще сухой, но иногда бывает немного прозрачной мокроты
Классический аллергический кашель — сухой, навязчивый, приступообразный. Это связано с тем, что воспаление раздражает нервные рецепторы дыхательных путей, но интенсивной выработки мокроты при этом не происходит. Иногда — особенно при выраженном насморке и постназальном стеке — может выделяться небольшое количество прозрачной, водянистой мокроты. Если же мокрота стала густой, жёлтой или зеленоватой — это серьёзный повод подумать о присоединении инфекции.
Аллергенов в мире тысячи. Но есть «фавориты», которые чаще других вызывают кашлевой синдром на фоне аллергии. Понять, с каким именно аллергена связаны ваши симптомы — уже половина пути к контролю над ситуацией.
Дыхательные аллергены (улица / дом / работа)
Именно ингаляционные аллергены — самая частая причина аллергического кашля. Они попадают в организм с воздухом и мгновенно контактируют со слизистой дыхательных путей.
— Пыльца растений — главный виновник сезонного поллиноза. В средней полосе первая волна — берёза и ольха (апрель–май), затем луговые травы (июнь–июль), осенью — полынь и амброзия. Если кашель и другие симптомы совпадают с периодом цветения — это сильная подсказка.
— Пылевые клещи (Dermatophagoides) — живут в матрасах, подушках, коврах, мягкой мебели. Питаются чешуйками кожи, активны круглый год. Именно с ними связано большинство ночных приступов кашля и ухудшение симптомов дома.
— Перхоть и шерсть домашних животных — кошки, собаки, кролики, морские свинки. Аллергенны не столько шерсть, сколько белки слюны, мочи и эпителия животного. Даже если питомца убрать из квартиры, аллергены могут сохраняться в воздухе и на поверхностях месяцами.
— Споры плесени — актуальны в сырых помещениях, подвалах, ванных комнатах, а также в период листопада осенью. Споры крошечны и легко попадают в нижние отделы дыхательных путей.
— Профессиональные аллергены — мука, латекс, древесная пыль, химические реактивы. Если кашель возникает только на работе, а в отпуске проходит — это весомый аргумент в пользу профессиональной аллергии.
Может ли пищевая аллергия давать кашель
Пищевая аллергия значительно реже вызывает изолированный кашель, чем ингаляционные аллергены. Но в ряде случаев — особенно при выраженной реакции — она может спровоцировать отек слизистой горла, першение и кашлевой рефлекс. Это характерно для реакций на арахис, орехи, морепродукты, молоко. Насторожиться стоит, если симптомы появляются в течение нескольких минут после еды, особенно при одновременном отёке губ, крапивнице или затруднении глотания.
Реакция на пищевые добавки (сульфиты, тартразин, глутамат) — отдельная история: они могут провоцировать бронхоспазм у предрасположенных людей.
Лекарственная аллергия — еще один важный пункт. Некоторые препараты, в первую очередь ингибиторы АПФ, бета-адреноблокаторы (группа антигипертензивных средств), сами по себе вызывают стойкий сухой кашель как побочный эффект, который легко спутать с аллергическим[2]. Это важно учитывать и обязательно сообщать врачу обо всех принимаемых лекарствах.
Почему «хуже ночью / дома / на улице» — как это помогает заподозрить аллергию
Место и время появления симптомов — ценная диагностическая информация. Если кашель усиливается ночью и утром, во время сна или после подъёма с постели — думайте про пылевых клещей, аллергии на пух и перо. Если хуже дома, но лучше в командировке или отпуске — возможна аллергия на что-то в квартире (животное, плесень, пыль). Если симптомы появляются строго на улице весной или летом и стихают в помещении с закрытыми окнами — скорее всего поллиноз.
Ведение дневника симптомов — простой, но очень информативный инструмент: записывайте, когда возникает кашель, где вы при этом находитесь, что делали, что ели, каков контакт с животными и растениями. Такой дневник поможет и вам, и вашему врачу быстрее найти виновника.
Если бы аллергический кашель был персонажем, его «визитная карточка» выглядела бы так: неожиданный, навязчивый, приступообразный, чаще сухой — и появляется явно «не просто так», а после конкретного контакта с раздражителем.
Сухой: самый частый сценарий
Сухой кашель — классика аллергического проявления. Он не приносит облегчения, не «откашливается», не сопровождается выделением густой мокроты. Ощущения — першение, щекотание, зуд в горле — заставляют кашлять снова и снова, иногда до слёз. При аллергическом рините раздражение усиливается из-за стекания слизи по задней стенке глотки.
«Лающий», ночной, после смеха / бега / пыли — типичные варианты
Аллергический кашель умеет «звучать» по-разному:
— «Лающий» — резкий, с металлическим призвуком — чаще встречается у детей при отеке гортани.
— Ночные приступы кашля — характерны для аллергии на пылевых клещей (спим на подушках и матрасах), аллергии на пух-перо.
— После физической нагрузки (бег, смех, плач) — физическое напряжение усиливает вентиляцию легких и может провоцировать бронхоспазм у людей с гиперреактивными дыхательными путями.
— После вдыхания пыли, запаха — прямая реакция на триггер.
Все эти варианты объединяет одно: есть связь с конкретным обстоятельством, и кашель обычно стихает, когда контакт с раздражителем прекращается.
Влажный кашель: когда насторожиться
В редких случаях при аллергии кашель может быть немного влажным — с небольшим количеством прозрачной мокроты. Это возможно при выраженном постназальном затеке или легком отеке бронхиальной слизистой. Однако продуктивный кашель с вязкой, жёлтой или зелёной мокротой — это уже повод искать другую причину: бронхит, инфекцию или обострение астмы. Самостоятельно разобраться бывает трудно — здесь нужен врач.

У взрослых аллергический кашель нередко выглядит как «затяжная простуда, которая никак не заканчивается». Человек чувствует себя относительно нормально — нет высокой температуры, сильной слабости, боли в мышцах — но кашель и заложенность носа не уходят неделями.
Типичные сопутствующие признаки аллергии
Кашлевой синдром на фоне аллергии у взрослых почти никогда не бывает изолированным. Как правило, он сочетается с:
— заложенностью носа и прозрачными водянистыми выделениями;
— частым чиханием — особенно по утрам или на улице в сезон цветения;
— зудом в носу, горле, глазах;
— слезотечением и покраснением конъюнктивы;
— першением и раздражением слизистой глотки.
Симптомы часто нарастают при контакте с конкретным аллергеном — вышли на улицу в разгар цветения, погладили кошку, сделали уборку — и ослабевают при его устранении. Сезонность тоже красноречива: если каждую весну «простуда» повторяется строго в одни и те же недели — это поллиноз, пока не доказано иное.
Когда «похоже на астму»
Если к обычным симптомам аллергии добавляются ощущение стеснения в груди, свистящее дыхание, одышка при нагрузке или даже в покое — возможно, речь идёт о более серьезной проблеме. Особого внимания заслуживает астма, которая проявляется только одним главным (а порой единственным) симптомом — упорным ночным или нагрузочным кашелем без явных хрипов и одышки[3]. Такой диагноз легко пропустить, если не проводить специальных исследований функции дыхания.
Что делать? Если кашель продолжается дольше 3–4 недель, сопровождается затрудненным дыханием или повторяется в одно и то же время года — обратитесь к аллергологу или пульмонологу.
У детей аллергические реакции имеют свои особенности, и нередко именно кашель становится первым сигналом, что иммунная система «перенастроена» не совсем правильно. К сожалению, родители нередко воспринимают повторяющиеся приступы как «вечные простуды» или «слабый иммунитет» — и упускают время.
Частые детские аллергены
У детей наиболее распространены следующие аллергены:
— Пылевые клещи — самый частый провокатор ночных приступов у малышей. Клещи живут в постельных принадлежностях, а значит, ребенок контактирует с аллергеном каждую ночь.
— Пыльца — поллиноз у детей нередко дебютирует именно с кашля и насморка в сезон цветения.
— Эпителий домашних животных — кошки и собаки в доме могут годами быть причиной хронического кашлевого синдрома, который ошибочно лечат как рецидивирующий бронхит.
— Споры плесени — актуальны в старых домах с сыростью и плохой вентиляцией.
— Пищевые аллергены — у маленьких детей (до 3–5 лет) пищевая аллергия встречается чаще, и иногда она дает в том числе респираторные симптомы.
Что должно насторожить родителей
Обратитесь к врачу, если у ребёнка:
— кашель повторяется 3 и более раз в год без очевидной инфекции;
— приступы возникают ночью или рано утром, нарушая сон;
— есть «лающий» характер кашля или слышны хрипы при дыхании;
— симптомы усиливаются после контакта с животными, пылью, на улице в сезон цветения;
— кашель сочетается с экземой, атопическим дерматитом или частым конъюнктивитом — это признаки атопического марша, последовательного развития аллергических заболеваний;
— кашель не проходит дольше 4 недель, а «таблетки от кашля» не дают эффекта.
Особенно важна наследственная предрасположенность: если у одного или обоих родителей есть аллергия, астма или атопический дерматит — риск атопии у ребенка значительно выше.
Важно! Самостоятельно давать детям антигистаминные препараты или сиропы «на всякий случай» — не лучшая идея без диагноза. Длительное бесконтрольное применение противокашлевых и муколитиков при аллергии не только не помогает, но и может маскировать ухудшение состояния.
Это, пожалуй, самый частый вопрос — и самый важный для правильного решения о лечении. Диагноз ставит только врач, но понимание ключевых различий поможет вам не терять время.
Отличия ОРВИ от аллергического кашля
— Температура. При аллергии — нормальная или слегка субфебрильная. При ОРВИ — как правило, повышена (37,5–39°C), особенно в первые дни.
— Продолжительность. Вирусный кашель обычно проходит за 7 дней. Аллергический — может длиться месяцами, пока сохраняется контакт с аллергеном.
— Мокрота. При ОРВИ кашель нередко переходит в продуктивный, мокрота может быть белой, желтой, зеленоватой. При аллергии — преимущественно сухой кашель или с небольшим количеством прозрачной мокроты.
— Общее самочувствие. При инфекции — выраженное недомогание, слабость, боль в мышцах, снижение аппетита. При аллергии — человек чувствует себя относительно хорошо, усталость умеренная.
— Носовые выделения. При ОРВИ сначала прозрачные, потом густеют. При аллергическом рините — стойко прозрачные, водянистые, с зудом в носу и чиханием.
— Связь с аллергеном и другими триггерами. При аллергии симптомы явно нарастают при контакте с конкретным аллергеном и ослабевают при его устранении. При воздействии с табачным дымом или другими триггерами так же прослеживается конкретная взаимосвязь. При ОРВИ такой четкой связи нет.
— Глаза. Зуд и покраснение глаз — типичный признак аллергии, для ОРВИ нехарактерный (исключая аденовирусный конъюнктивит или иной вирусный конъюнктивит, который часто развивается при гриппе).
Отличия астмы от аллергического кашля
Здесь граница особенно тонкая, потому что аллергическая бронхиальная астма и аллергический кашель — фактически «родственники». Главные признаки, которые указывают в сторону астмы:
— Свистящее дыхание (хрипы при выдохе) — характерный симптом бронхоспазма.
— Одышка: при нагрузке или в покое, чувство нехватки воздуха, тяжесть в груди.
— Обратимая бронхообструкция — сужение бронхов, которое снимается бронхолитиком.
— Вариант астмы — особая форма, при которой единственный симптом — именно ночной или нагрузочный кашель без явной одышки; подтверждается специальными функциональными тестами (спирометрия, проба с бронхолитиком).
— Ночные приступы с чувством удушья — более характерны для астмы, чем для «простого» аллергического кашля.
При аллергическом рините и покашливании без бронхоспазма хрипов, как правило, нет, одышка не выражена, и функция дыхания сохранена. Но провести чёткую границу порой может только пикфлоуметрия или спирометрия.
Хороший диагноз начинается не с анализов, а с разговора. Грамотно собранный анамнез — уже 60% успеха в понимании природы кашля.
Что важно рассказать врачу
Чем подробнее вы опишете свою ситуацию, тем точнее будет диагностический поиск. Обратите внимание на:
— Когда начался кашель, как давно, как часто повторяется.
— Где хуже — дома, на улице, на работе, в гостях.
— После чего появляется или усиливается — контакт с животными, пыль, уборка, выход на улицу, определенная еда.
— Сезонность — есть ли четкая связь с временем года.
— Домашние условия — есть ли животные, ковры, мягкая мебель, сырость, недавний ремонт (лакокрасочные материалы — потенциальные раздражители).
— Сопутствующие симптомы — насморк, чихание, зуд глаз, кожные высыпания.
— Наследственность — аллергия, астма, атопический дерматит у родственников.
— Принимаемые препараты — особенно гипотензивные (ингибиторы АПФ), аспирин.
— Подробно описать сопутствующие кашлю симптомы.
Какие исследования могут понадобиться
Врач (аллерголог, пульмонолог, терапевт) может назначить ряд исследований — в зависимости от клинической картины:
— Кожные пробы (прик-тест) — быстрый и информативный метод выявления причинно-значимого аллергена.
— Определение специфического IgE к конкретным аллергенам в крови — альтернатива кожным пробам, особенно если прием антигистаминных прерывать нельзя.
— Общий анализ крови с дифференциальным подсчетом — эозинофилия может указывать на аллергическое воспаление.
— Спирометрия — оценка функции внешнего дыхания; необходима при подозрении на астму или обструктивные нарушения.
— Пикфлоуметрия — измерение пиковой скорости выдоха; помогает выявить скрытый бронхоспазм.
— Проба с бронхолитиком — позволяет установить обратимость бронхоспазма.
— Осмотр ЛОР-врача — для оценки состояния носа и горла, выявления постназального затека.
Почему «общий IgE» — не единственный ответ
Многие пациенты приходят к врачу с результатом «общий IgE — норма» и недоумевают: «Значит, аллергии нет?» Это распространённое заблуждение. Общий IgE — лишь ориентировочный маркер аллергического воспаления: он может быть в норме при наличии реальной аллергии (особенно к конкретному аллергену) и повышен по другим причинам[4]. Диагностически ценен именно специфический IgE к конкретному аллергену — пыльце, клещу, кошачьему эпителию и так далее. Только в сочетании с клинической картиной и анамнезом лабораторные данные обретают смысл.
Интерпретация результатов — задача врача. Самостоятельная трактовка анализов без клинического контекста нередко приводит к неверным выводам.
— Уберите источник раздражителя. Если рядом животное — попросите его унести. Если кашель начался на улице в сезон цветения — зайдите в помещение.
— Проветрите комнату (или, напротив, закройте окна, если на улице высокая концентрация пыльцы). В комнате с пылью — проветривание снижает ее концентрацию; в сезон поллиноза — закрытые окна защитят от пыльцы.
— Промойте нос изотоническим солевым раствором — это поможет вывести аллергены со слизистой и снизить раздражение. Подходит и взрослым, и детям.
— Прополощите горло теплой водой — уменьшает першение и зуд в горле.
— Умойтесь и смените одежду, если были на улице в период цветения — аллергены оседают на коже и одежде.
— Примите антигистаминный препарат, если он у вас уже назначен врачом и есть под рукой. Не начинайте прием без назначения самостоятельно.
— Не применяйте антибиотики «на всякий случай» — они не действуют на аллергические реакции и могут сами по себе вызвать нежелательные последствия.
— Не используйте сосудосуживающие капли в нос дольше 3–5 дней без рекомендации врача — они не лечат аллергию и могут вызвать медикаментозный ринит.
— Зафиксируйте эпизод в дневнике симптомов: что предшествовало, как долго длился, что помогло — эта информация важна для врача.
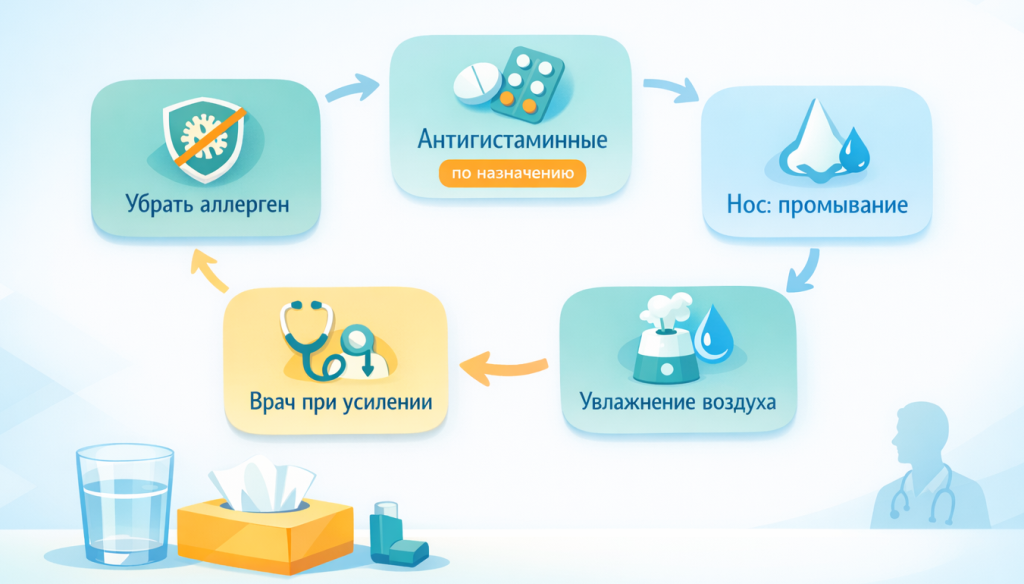
Лечение аллергического кашля — это не «выпить таблетку и забыть». Это комплексная работа, включающая три направления: устранение контакта с аллергеном, контроль воспаления и — при необходимости — изменение иммунного ответа.
Устранение / минимизация контакта
Это фундамент любой терапии. Пока аллерген присутствует — воспаление продолжается. Элиминационные меры зависят от конкретного триггера:
— При аллергии на пылевых клещей — специальные противоклещевые чехлы на матрасы и подушки, регулярная стирка постельного белья при высокой температуре, отказ от перьевых подушек и ковров.
— При поллинозе — закрытые окна в период цветения, кондиционер с фильтрацией, душ и смена одежды после прогулки, ограничение времени на улице в ветреные дни.
— При аллергии на животных — в идеале исключить контакт с животным; если это невозможно — не пускать питомца в спальню, использовать воздухоочистители с HEPA-фильтром.
— При плесени — устранить источники сырости, наладить вентиляцию.
Лекарственные группы
Конкретные препараты, схемы и дозировки подбирает только врач. Перечислим группы, которые могут применяться:
— Антигистаминные средства 2 поколения — блокируют действие гистамина; менее склонны вызывать сонливость, чем препараты первого поколения; могут облегчать кашель, связанный с ринитом и аллергическим воспалением[5].
— Интраназальные кортикостероиды — противовоспалительная терапия для носа при аллергическом рините; уменьшают постназальный затёк и тем самым снижают раздражение глотки.
— Антагонисты лейкотриеновых рецепторов — ещё одна группа противовоспалительных средств; могут применяться при сочетании ринита и легкой астмы.
— Ингаляционные бронхолитики — при бронхоспазме снимают спазм бронхов; применяются при астме и обструктивных нарушениях.
— Ингаляционные глюкокортикостероиды — основа противовоспалительной терапии при бронхиальной астме; назначаются строго врачом.
Важно! Сонливость от антигистаминных — не всегда побочный эффект; у препаратов первого поколения она выражена значительно сильнее. Современные антигистаминные средства 2 поколения в этом отношении значительно безопаснее, но подбор конкретного средства — задача врача.
АСИТ / аллерген-специфическая иммунотерапия: кому подходит
АСИТ — это не симптоматическое лечение, а попытка «обучить» иммунную систему. Суть: пациенту вводят постепенно нарастающие дозы причинного аллергена — так иммунная система «привыкает» и перестаёт реагировать бурно. Метод считается наиболее патогенетически обоснованным при атопии[6].
АСИТ подходит не всем: её назначают при подтвержденной аллергии, при относительно не тяжёлом течении, при отсутствии ряда противопоказаний. Курс занимает несколько лет. Эффект, как правило, сохраняется долго — это принципиальное отличие от симптоматических таблеток.
Особенности у детей
У детей выбор препаратов и схем имеет возрастные ограничения. Некоторые лекарственные группы применяются только с определённого возраста. АСИТ у детей — тоже возможна, но только при строгом соблюдении показаний и под наблюдением аллерголога. Главное правило: всё лечение у ребенка — через врача, без самодеятельности.
Большинство аллергических симптомов — неприятны, но не опасны для жизни. Однако бывают ситуации, когда нужно действовать немедленно.
Вызывайте скорую (112), если:
— нарастает одышка, становится трудно говорить или двигаться из-за затрудненного дыхания;
— появились свистящее дыхание, хрипы, которые не проходят;
— возникло чувство нехватки воздуха, паника, синюшность губ или кончиков пальцев;
— появился отек лица, губ, языка или шеи;
— затруднение глотания, ощущение кома в горле;
— резкое снижение давления, потеря сознания, учащенное сердцебиение — возможные признаки анафилаксии;
— ребёнок стал беспокойным, задыхается, бледным или «тихим» после контакта с предполагаемым аллергеном.
Анафилаксия — жизнеугрожающее состояние, которое требует немедленной медицинской помощи. Не ждите, не пробуйте «само пройдёт».
Профилактика аллергического кашля — это прежде всего «гигиена аллергенов»: снижение их концентрации в вашем окружении до минимума.
Дома:
— Регулярная влажная уборка — не реже 2 раз в неделю; пылесос с HEPA-фильтром значительно эффективнее обычного.
— Стирка постельного белья при температуре 60°C и выше — убивает пылевых клещей.
— Специальные противоклещевые чехлы на матрасы и подушки.
— Поддерживайте влажность в квартире на уровне 40–50% — клещи плесень плохо переносят сухой воздух.
— Очиститель воздуха с HEPA-фильтром снижает концентрацию пыльцы, шерсти и спор в закрытом помещении.
— Минимизируйте количество «пылесборников» — ковров, тяжелых штор, мягких игрушек (особенно в детской спальне).
— Следите за прогнозом концентрации пыльцы — приложения и сайты аллергологических ассоциаций публикуют актуальные данные.
— В дни с высоким уровнем пыльцы ограничивайте время на улице, особенно в ветреную погоду утром и днём.
— Возвращаясь домой, принимайте душ и меняйте одежду — аллергены оседают на волосах, коже и ткани.
— Закрывайте окна в период активного цветения; кондиционер с фильтром — отличное решение.
— Солнцезащитные очки снижают попадание пыльцы в глаза.
— Маска защищает нос и рот в дни с особенно высокой концентрацией.
— Ведите дневник симптомов — он помогает отслеживать триггеры и оценивать эффективность мер.
— При наличии диагноза готовьтесь к сезону заранее: врач может порекомендовать начать противовоспалительную терапию за 2 недели до предполагаемого начала цветения.
— Регулярно посещайте аллерголога — контроль симптомов позволяет корректировать лечение и предотвращать осложнения.
Когда мы говорим об аллергии, разговор обычно идет о дыхательных путях. Но иммунная система устроена целостно — и учёные всё больше обращают внимание на связь между состоянием желудочно-кишечного тракта и интенсивностью аллергических реакций.
Кишечник — место, где происходит огромная часть иммунных взаимодействий. При повышенной кишечной проницаемости («синдром дырявого кишечника») аллергены и токсины могут проникать в кровоток, поддерживая системное воспаление. Именно поэтому в некоторых комплексных подходах к ведению аллергии врачи рассматривают дополнительные меры по снижению аллергенной нагрузки на желудочно-кишечный тракт.
Энтеросорбенты — вещества, способные связывать и выводить из кишечника различные соединения, в том числе пищевые аллергены, токсины и продукты их распада. В качестве вспомогательного средства при пищевой аллергии и при симптомах со стороны ЖКТ на фоне аллергических реакций врач может рекомендовать применение энтеросорбентов как часть комплексного подхода. Одним из таких средств является Энтеросгель — кремнийорганический сорбент, разработанный специально для применения у взрослых и детей.
Важно подчеркнуть: энтеросорбция — не замена основному лечению аллергии (антигистаминным препаратам, ингаляционной терапии, АСИТ), а лишь вспомогательный элемент, который может обсуждаться с врачом в рамках индивидуального плана ведения пациента.
Аллергический кашель — не приговор и не редкость. Главное — вовремя его распознать. Если кашель длится дольше 2–3 недель, нет температуры, есть связь с конкретными триггерами (пыльца, пыль, животные), а обычные «простудные» средства не помогают — это весомый повод обратиться к аллергологу.
Правильная диагностика дает возможность не просто снять симптомы, но и взять аллергию под контроль: минимизировать контакт с аллергеном, подобрать подходящую терапию, а при необходимости — пройти АСИТ и изменить реакцию иммунной системы на годы вперёд.
Ваш следующий шаг: если вы узнали себя или своего ребёнка в описанных симптомах — не откладывайте визит к специалисту. Записывайте, когда и где возникает кашель, что ему предшествует. Эти наблюдения — ценнейший материал для точного диагноза и эффективного лечения.